К написанию статьи нас подтолкнуло недостаточное количество информации по данной проблеме, как со стороны лечения, так и дифдиагностики и клинических проявлений патологии лобкового симфиза. Вместе с тем данная проблема вызывает множество вопросов по лечению и реабилитации у спортивных врачей.
В травматологии, патологией лобкового симфиза занимается очень ограниченный круг врачей и критерием выздоровления для них является отсутствие болевого синдрома в покое. Такой подход не удовлетворяет спортивных врачей и заставляет искать новые решения данной проблемы, поскольку даже незначительная боль не даёт возможности для спортсменов-профессионалов проводить полноценные тренировки.
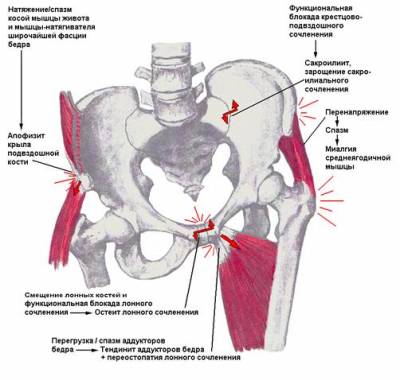
Лобковый остеит является частью многокомпонентного синдрома, называющегося в западной литературе ARS-синдромом. (adductor, rectus, symphis.) В его патогенезе важную роль играет хроническая микротравматизация, вследствие которой развивается нестабильность лобкового сочленения и воспаление. (См. рис 1).
В статье мы хотим раскрыть особенности лечения и реабилитации лобкового симфизита на примере одного, наиболее характерного случая.
Футболист П, 23 года, на протяжении 3х месяцев испытывал болевые ощущения в области верхней трети медиальной части бедра справа. Боль усиливалась во время бега, после чего футболист хромал в течении нескольких дней. Постепенно боль стала постоянной, футболист перестал тренироваться.
Из анамнеза – 4,5 мес. назад получил травму приводящих мышц бедра – микронадрыв длинной приводящей мышцы бедра справа. Прошел курс лечения и реабилитации в футбольном клубе, приступил к тренировкам без ограничений через 1 месяц. Однако через 2 недели после тренировки ощутил нарастающую боль в области верхней трети медиальной части бедра справа. Врач команды поставил диагноз – миозит и освободил от тренировок, назначил массаж и физиотерапию. Через 2 недели боль снова возобновилась во время умеренной физической нагрузки, что не дало возможности продолжать тренировочный процесс. В дальнейшем врачом команды была принята та же тактика лечения, которая привела к возобновлению болезненности в данной области при умеренных нагрузках. Через 3 месяца футболист обратился в Спортивно-медицинский комитет Федерации футбола Украины в связи с отсутствием эффективности лечения.
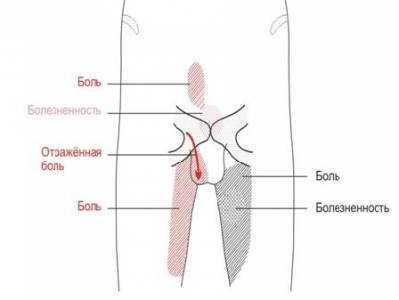
При проведении обследования была выявлена боль в паху справа с иррадиацией в левую сторону и промежность, усиливающаяся при пальпации в области прикрепления приводящих мышц бедра, ограничение подвижности при отведении и наружной ротации правой нижней конечности. При пальпации в области лобкового сочленения определялась выраженная болезненность с иррадиацией в правую и левую приводящие мышцы, а также футболист ощущал незначительную боль в яичках. (См. рис 2)
Дифференциальный диагноз мы проводили с растяжением приводящих мышц бедра, усталостным переломом таза, паховой грыжей, простатитом, остеомиелитом, ревматоидным артритом, остеоартрозом, первичными и метастазирующтми опухолями, мочекаменной болезнью, заболеванием поясничного отдела позвоночника.
Лабораторные методы исследования не выявили признаков патологии или инфекции в крови. Результаты проведенной ультразвуковой диагностики данной области были неинформативными. УЗИ приводящих мышц бедра показало целостность и состоятельность мышечных структур. (В некоторых случаях, продолжительное существование проблем в области лобкового симфиза болезнь может перейти в оссифицирующий миозит по ходу длинной и короткой приводящих мышц бедра, в области запирательных мышц таза и вблизи их прикрепления к костным образованиям таза). Рентгенологическое исследование, включающее переднезадние, боковые и косые снимки лобка и симфиза показало зазубренность краёв симфиза сопровождающееся расширением суставной щели. МРТ костей таза выявило расширение суставной щели лобкового сочленения, признаки воспаления симфиза.
В данном случае окончательным диагнозом стал лобковый симфизит.
Учитывая патогенез, было решено выполнить измерение длины ног с помощью компьютерной томографии. В Украине проведение такого исследования довольно проблематично и выполняется в нескольких ведущих диагностических центрах.
У нашего пациента была выявлена разница в длине нижних конечностей 3 мм. Были изготовлены ортопедические стельки, позволяющие компенсировать разницу и использовались спортсменом весь период лечения и реабилитации. Мы также рекомендовали использовать их на протяжении футбольной карьеры спортсмена.
Лечение футболиста заключалось в освобождении от физических нагрузок на период лечения, медикаментозная терапия, физиотерапия.
Реабилитация в первый период (14 дней) заключалась в исключении активных маховых движений ногами, упражнений на мышцы брюшного пресса, спины.
Вместе с тем выполнялись упражнения с изометрическим напряжением мышц бедра и голени из положения лёжа, сидя. Ходьба по ровной поверхности лицом, спиной вперёд. Массаж паравертебральной области, голени, бедра.
В лечении использовались нестероидные противовоспалительные препараты, глюкокортикостероиды в проекцию симфиза (см. рис. 3), препараты улучшающие трофику и заживление в приводящую группу мышц бедра (см. рис. 4), гомеопатичекие препараты, хондропротекторы.
На 15 день он приступил к выполнению программы реабилитации второго периода(15-30 день):
- комплекс упражнений в воде (плавание только стилем «кроль», ходьба лицом, спиной вперёд, боком.
- комплекс упражнений для пояса нижних конечностей (без вовлечения в движение, в элементе приведения, ротации таза).
- ходьба со сменой интенсивности.
- гимнастические элементы (акцент на мышцах передней, задней групп бедра (без элемента маха) отводящих группах мышц бедра.
- постизометрическая релаксация пояса нижних конечностей.
- упражнения на механических тренажерах (пояс верхних конечностей фиксирован на опоре).
- технические элементы с мячом (ведение, обведение фишек).
Третий период реабилитации (с 30 го по 50 й день).
- бег со сменой интенсивности
- технические элементы с мячом (жонглирование, ведение, элементы передачи и пасса).
- перемещение со сменой направления движения с мячом.
Наш подопечный вернулся в клуб и приступил к тренировкам в полном объеме, однако упражнения, укрепляющие мышцы спины, приводящие мышцы бедер и брюшного пресса стали неотъемлемой частью его тренировок. На смену ортопедическим стелькам футболист изготовил индивидуальную тренировочную обувь.
Данный случай, хотя и описан как индивидуальный, содержит почти полный спектр проблем, с которыми вы можете столкнуться. Однако не следует забывать, что симфизит – только часть сложного патогенетического механизма, поэтому при обследовании спортсменов необходимо проводить наиболее полный объём исследований. Настоящая причина может скрываться в самом неожиданном месте и быть незначительной на первый взгляд.


 Лобковый симфизит (остеит)
Лобковый симфизит (остеит)